一文读懂|原来DIP是这样进行分组
发布时间:2024-09-18
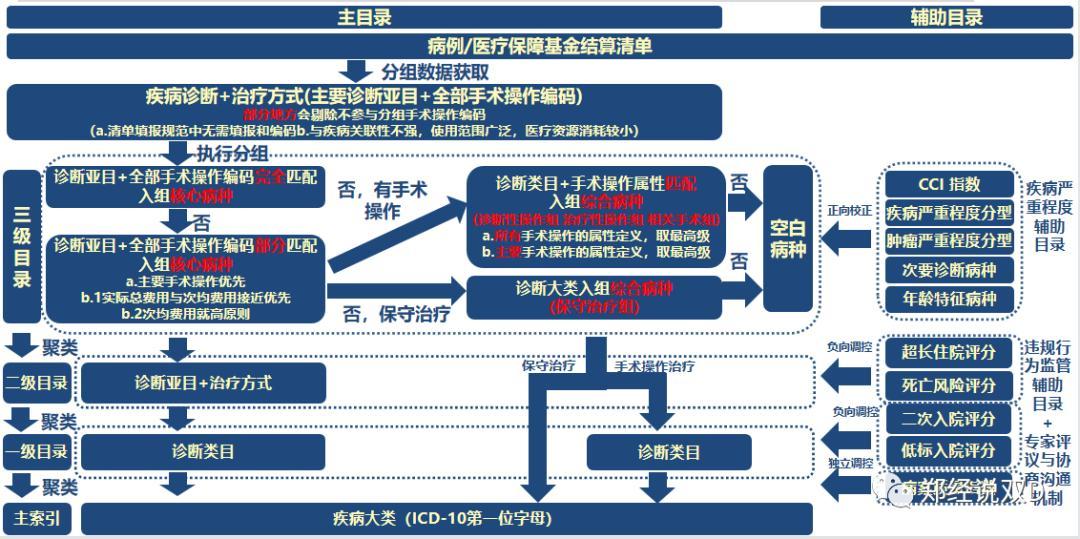
DIP(Diagnosis-Intervention Packet,诊断干预包)是一种基于大数据的先进医保支付方式,它通过将疾病诊断和治疗方式相结合,形成病种组合,从而实现对医疗服务的标准化支付。这种支付方式正在中国多个城市进行试点,有望成为未来医保支付的重要方式之一。
DIP分组原理与方法
DIP分组的核心原理是通过对临床疾病中“疾病诊断”与“治疗方式”的随机组合,穷举形成DIP的病种组合,奠定DIP目录库的基础。具体来说,DIP分组包括主目录和辅助目录两个部分:
-
主目录:以大数据形成的标准化方法凝练疾病与治疗方式的共性特征,反映诊断与治疗的一般规律。主目录由核心病种和综合病种组成,其中核心病种是指包含病例数较多的病种组合,直接纳入DIP目录库;综合病种则是病例数较少的病种组合,需要再次收敛并依据治疗方式的具体属性聚类组合。
-
辅助目录:以大数据提取诊断、治疗、行为规范等的特异性特征,与主目录形成互补,对临床疾病的严重程度、并发症/合并症、医疗行为规范所发生的资源消耗进行校正。辅助目录包括疾病严重程度辅助目录、并发症/合并症辅助目录等,用于对主目录的支付费用进行校正。
DIP分组在医保支付中的应用
DIP分组在医保支付中的应用主要体现在以下几个方面:
-
病种分值计算:每个DIP组的权重值(RW)是依据每个分组单元资源消耗程度所赋予的权重。病种分值计算公式为:每组权重值=该组病种组合内病例的平均住院费用/全部病例平均住院费用。RW越高,反应该病种的资源消耗越高,那么补偿也会越高。
-
医保支付金额确定:DIP组的医保支付金额=该组权重值*每点金额,每点金额=该地区用于支付住院费用的医保预算总额/该地区适用DIP的病种总权重。
-
医疗行为规范:DIP支付方式遵循“超支不补、结余留用”的原则,通过调整费用结构,降低医疗消耗,控制不合理费用增长的同时,规范调控医疗过程,强调因病施治、合理检查、合理治疗、合理用药、合理收费。
DIP分组的优势与挑战
DIP分组的优势主要体现在:
-
精细化管理:DIP分组能够准确客观地反映出疾病的严重程度、治疗难度、临床规范以及资源消耗水平,有助于实现医保支付的精细化管理。
-
促进医疗行为合理化:DIP支付方式促使医疗机构从原来的追求“规模效益”的运行模式转变成“控制成本”的运行模式,促进医疗机构主动控制成本,提供更优质、高效的医疗服务。
-
适应性强:DIP的适应性及可扩展性可探索应用于普通门急诊付费标准的建立,也可以应用于医疗机构收费标准的改革。
然而,DIP分组也面临着一些挑战:
-
数据质量要求高:DIP分组需要高质量的病案数据,包括准确的诊断编码和操作编码,这对医疗机构的数据管理提出了较高要求。
-
动态调整需求:随着医疗技术的发展和医保政策的变化,DIP分组需要定期更新和调整,以适应新的医疗环境。
-
医疗行为可能受到影响:DIP支付方式可能会导致医疗机构为了控制成本而降低医疗服务质量,或者通过分解住院等方式来规避支付限制。
总的来说,DIP分组作为一种基于大数据的先进医保支付方式,正在中国多个城市进行试点,并显示出良好的应用前景。未来,随着DIP分组的不断完善和推广,有望为医保支付方式改革提供新的思路和方向。