医保支付方式改革:DRG/DIP 2.0 版重磅登场,化解改革阵痛
发布时间:2024-09-19
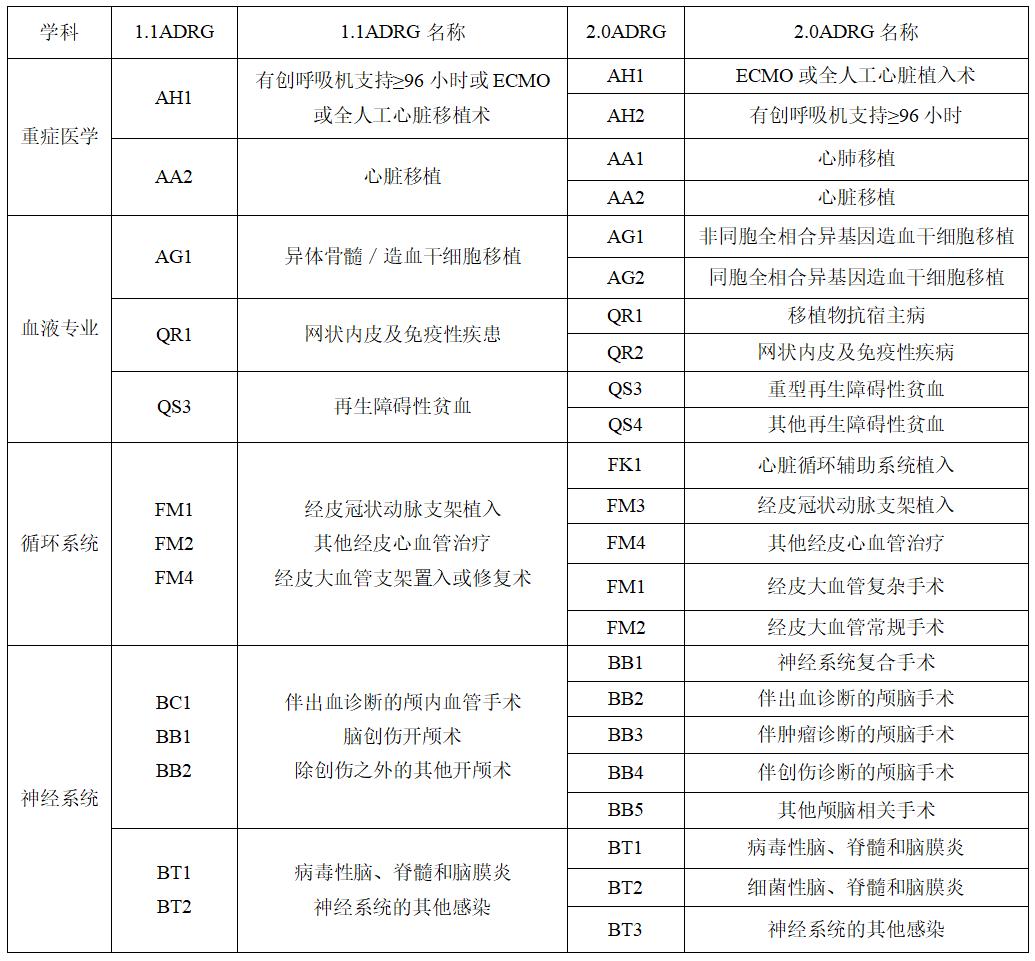
医保支付方式改革再升级:DRG/DIP 2.0版重磅登场,旨在化解改革阵痛,实现医疗成本控制与质量提升的平衡。
国家医保局近日印发《国家医疗保障局办公室关于印发按病组(DRG)和病种分值(DIP)付费2.0版分组方案并深入推进相关工作的通知》,标志着我国医保支付方式改革进入新阶段。这一改革的核心在于通过更精准的分组和支付标准,引导医疗机构主动控制成本,规范诊疗行为,同时保障医疗质量和患者权益。
DRG/DIP 2.0版改革的主要内容包括:首先,分组更加精细化。国家医保局通过医保信息平台收集了大量真实历史数据,经过统计学专家的分析和临床论证,形成了更加贴近临床实际的分组方案。其次,引入了“特例单议”机制。对于因住院时间长、医疗费用高、使用新药耗新技术等原因不适合按标准支付的病例,医疗机构可自主申报特例单议,医保经办机构组织专家审核评议后,可实行项目付费或调整支付标准。此外,还建立了谈判协商机制,鼓励医疗机构参与支付方式改革的决策过程。
这一改革对医疗机构的影响深远。一方面,它促使医院加强精细化管理,提高成本控制意识。另一方面,也给医院带来了一定的压力。有研究显示,在DRG/DIP改革初期,一些专科医院和特定科室,如血液科、肿瘤科等,可能会面临较大的亏损压力。然而,随着改革的深入和分组方案的优化,这种状况有望得到改善。
对患者而言,DRG/DIP改革的初衷是通过规范医疗行为来减少不必要的医疗费用,提高医疗资源的使用效率。理论上,这应该有利于减轻患者的经济负担。然而,在改革初期,也存在一些潜在风险,如医院可能因担心成本超支而推诿重症患者或限制使用某些高值药品。对此,国家医保局明确要求医疗机构不得将DRG/DIP支付标准作为限额对医务人员进行考核或与绩效分配指标挂钩,以避免过度控费影响医疗质量。
为了确保改革的可持续性,国家医保局提出了多项配套措施。例如,要求各地加快推进年度基金清算工作,确保次年6月底前全面完成清算;鼓励有条件的地区通过预付部分医保资金的方式帮助定点医疗机构缓解资金压力;全面清理应付未付的医保基金等。这些措施旨在提高医保基金的结算效率,减轻医疗机构的资金压力,从而为改革的顺利推进创造有利条件。
与国际经验相比,中国的DRG/DIP改革呈现出一些独特之处。例如,中国在短时间内实现了全国范围内的快速推广,改革覆盖了绝大多数统筹地区。同时,中国还结合国情,创新性地引入了DIP(病种分值)付费方式,与传统的DRG付费形成互补。这种“中国式”改革模式,为全球医保支付方式改革提供了新的思路和经验。
总的来说,DRG/DIP 2.0版改革是一项复杂的系统工程,需要在控制成本、保障质量和促进创新之间寻求平衡。它不仅关乎医疗机构的运营效率,更直接影响着患者的就医体验和健康权益。随着改革的深入推进,我们期待看到一个更加高效、公平、可持续的医疗保障体系的形成,为人民群众的健康福祉提供坚实保障。