一文了解 | 革兰氏阳性和阴性菌区别,致病差异,针对用药
发布时间:2024-09-02
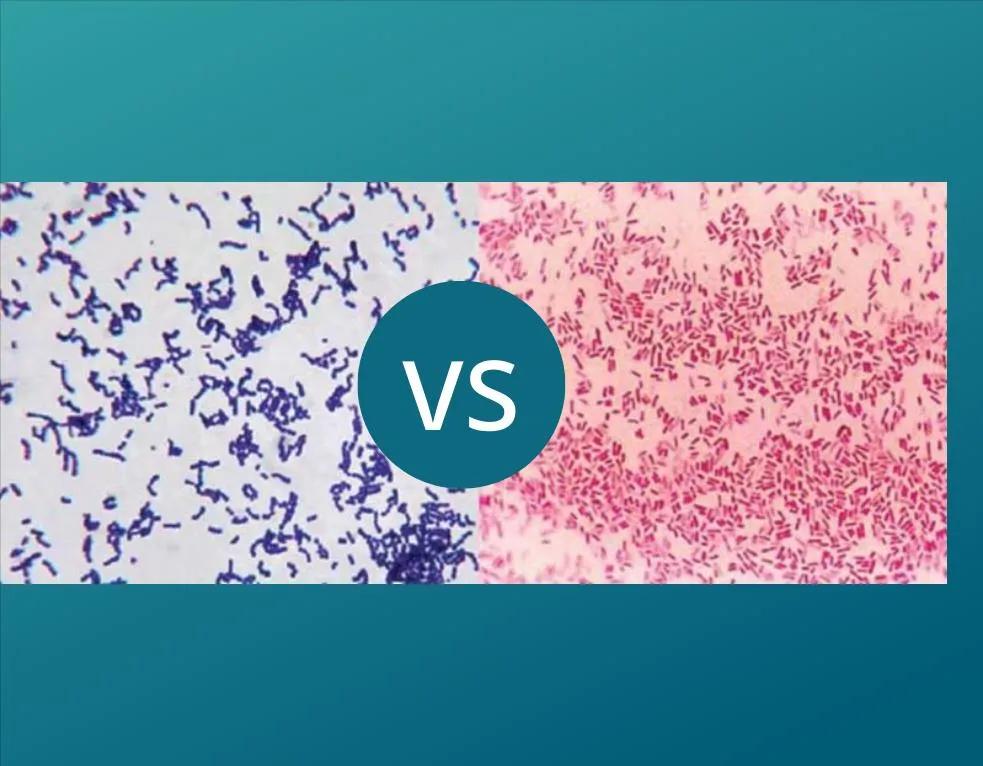
1884年,丹麦细菌学家汉斯·克里斯蒂安·革兰发明了一种简单而有效的细菌分类方法——革兰氏染色法。这种方法将细菌分为两大类:革兰氏阳性菌(G+)和革兰氏阴性菌(G-),为微生物学研究和临床诊断开辟了新的道路。
革兰氏染色法的核心原理在于细菌细胞壁结构的差异。革兰氏阳性菌具有较厚的肽聚糖层,厚度可达20-80纳米,占细胞壁干重的50%-90%。相比之下,革兰氏阴性菌的肽聚糖层只有2-7纳米厚,仅占细胞壁干重的5%-20%。更重要的是,革兰氏阴性菌还具有一层独特的外膜,由脂多糖、蛋白质和磷脂组成。
这些结构差异直接影响了细菌对抗生素的敏感性。革兰氏阳性菌缺乏外膜,使得某些靶向细胞壁的抗生素(如青霉素)更容易发挥作用。相比之下,革兰氏阴性菌的外膜构成了一道坚固的屏障,限制了许多抗生素的进入。例如,万古霉素分子量较大,无法通过革兰氏阴性菌外膜上的孔蛋白,因此对这类细菌几乎无效。
在致病性方面,革兰氏阴性菌往往更具威胁。它们的外膜含有脂多糖(LPS),这是一种强大的内毒素。当细菌进入血液循环时,LPS会激活免疫系统,引发强烈的炎症反应,可能导致休克甚至死亡。相比之下,革兰氏阳性菌主要通过产生外毒素来致病,虽然同样危险,但通常不会引起如此剧烈的全身性反应。
针对这些差异,临床医生在选择抗生素时需要格外谨慎。大多数革兰氏阳性菌感染可以用青霉素、氯唑西林和红霉素等药物有效控制。而对于革兰氏阴性菌,通常需要使用更广谱的抗生素,如第三代头孢菌素或喹诺酮类药物。值得注意的是,某些抗生素(如氨苄青霉素和庆大霉素)对两类细菌都有一定效果,但往往不是最佳选择。
革兰氏染色法的发明不仅简化了细菌分类,更为临床诊断和治疗提供了重要指导。通过简单的染色步骤,医生可以在显微镜下快速判断感染细菌的类型,从而选择合适的抗生素。这种方法至今仍是微生物实验室中最常用的技术之一。
然而,随着抗生素耐药性的日益严重,仅仅依靠革兰氏染色已经不够。近年来,研究人员正在开发新的快速诊断方法,以更准确地识别特定细菌种类和其耐药性。尽管如此,革兰氏染色法作为微生物学的基石,其重要性依然不可替代。它提醒我们,在对抗微生物的战斗中,了解敌人的本质至关重要。