肾移植术后,免疫抑制剂的副作用怎么降低?
发布时间:2024-09-18
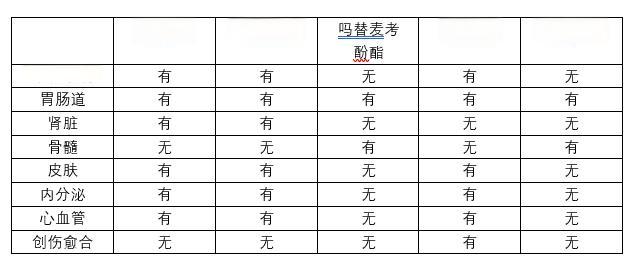
肾移植术后,免疫抑制剂是防止器官排斥的关键药物,但同时也带来了一系列副作用。如何在保证免疫抑制效果的同时,最大限度地降低副作用,成为肾移植领域的重要课题。
个体化治疗是解决这一问题的关键。天津市第一中心医院的研究显示,将传统的他克莫司胶囊转换为缓释胶囊后,患者的药物浓度个体内变异度显著降低,感染并发症减少,且对肾功能、血糖、血钾等指标无明显影响。这一结果与国际治疗药物监测和临床毒性协会(IATDMCT)的最新共识不谋而合。
IATDMCT推荐,对于低免疫风险的肾移植患者,他克莫司的目标谷浓度应控制在4-12μg/L之间。而对于高风险患者,目标浓度可适当提高。值得注意的是,儿童患者的浓度范围建议为10-20μg/L。这种基于患者个体特征的精准用药策略,有助于在保证免疫抑制效果的同时,减少不必要的药物暴露。
除了药物选择和剂量调整,精准监测也是个体化治疗的重要组成部分。浙江大学医学院附属第一医院的研究表明,肾移植术后肿瘤的总体发生率高达4.1%。其中,消化系统肿瘤最为常见,占28%。这一数据远高于普通人群,凸显了免疫抑制剂与肿瘤发生之间的密切关系。
面对这一挑战,新型免疫抑制剂展现出巨大潜力。以西罗莫司为代表的mTOR抑制剂不仅能有效抑制免疫细胞增殖,还能调控肿瘤细胞自噬,抑制新生血管生成。CONVERT研究发现,与持续使用钙调神经磷酸酶抑制剂(CNI)相比,切换至西罗莫司的患者肿瘤发生率显著降低,且急性排斥反应和移植肾失功的风险并未增加。
然而,个体化治疗并非易事。它需要多学科团队的密切协作,包括移植外科、肾内科、肿瘤科、感染科等。以肾移植后乳腺癌为例,标准治疗方案是手术切除。但对于晚期患者,除了姑息性化疗和对症治疗外,靶向药物的安全性和有效性仍有待验证。这要求不同专科的医生共同探讨,为患者制定最合适的治疗方案。
展望未来,随着基因检测技术的进步,基于遗传信息的个体化用药将成为可能。同时,更多新型免疫抑制剂的研发也将为临床提供更多选择。但在此之前,我们仍需谨慎权衡免疫抑制效果与副作用之间的关系,根据患者的具体情况制定个性化的治疗方案。
总的来说,降低肾移植术后免疫抑制剂副作用的关键在于精准用药。这不仅需要医生具备丰富的临床经验,更需要多学科团队的密切协作。只有这样,才能在保护移植肾的同时,最大限度地保障患者的整体健康。