李医生导读:三代 EGFR TKI 耐药机制及应对策略
发布时间:2024-09-02
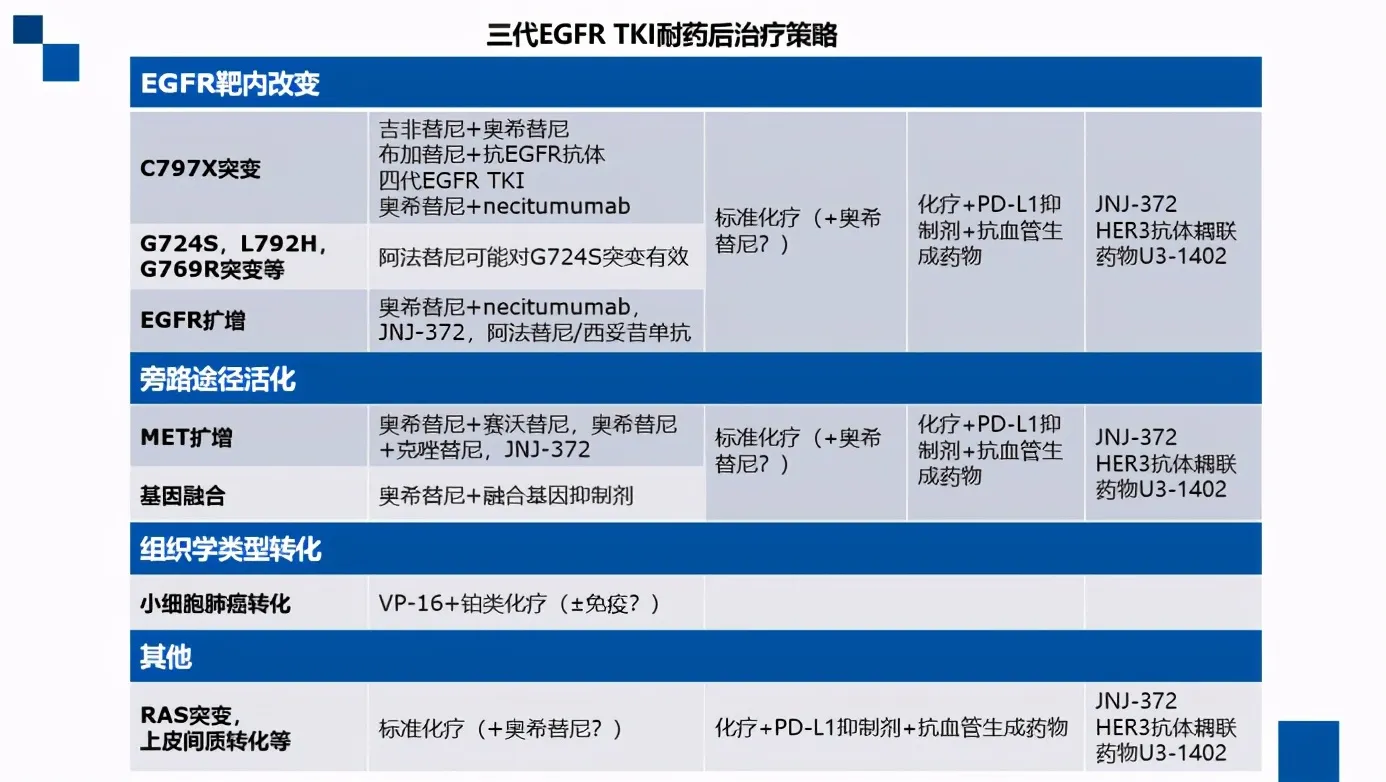
三代EGFR酪氨酸激酶抑制剂(TKI)已成为非小细胞肺癌(NSCLC)治疗的重要武器。然而,即使是最先进的第三代药物,如奥希替尼,也难以避免最终产生耐药。深入了解这些耐药机制,并开发相应的应对策略,对于提高肺癌患者的生存率至关重要。
三代EGFR TKI耐药的主要机制之一是EGFR T790M突变。这种突变发生在约50%的耐药患者中,导致药物无法有效结合靶点。另一个重要机制是c-MET基因扩增,约占20%的耐药病例。此外,HER2突变、BRAF突变和PI3K/AKT通路异常激活等也是常见的耐药原因。
面对这些耐药机制,研究人员正在探索多种应对策略。对于T790M突变,第四代EGFR TKI如EAI045和JBJ-04-125-02正在临床试验中,显示出一定的疗效。另一种策略是联合用药,如将三代EGFR TKI与c-MET抑制剂联合使用,以克服c-MET扩增引起的耐药。例如,奥希替尼联合savolitinib的组合在临床试验中取得了令人鼓舞的结果。
此外,免疫治疗与EGFR TKI的联合应用也显示出潜力。研究表明,PD-L1表达水平与EGFR突变状态存在相关性,这为免疫检查点抑制剂与EGFR TKI的联合使用提供了理论基础。例如,阿替利珠单抗联合贝伐珠单抗和化疗的方案已被批准用于EGFR突变阳性的NSCLC患者。
除了药物治疗,液体活检技术的发展为监测耐药机制提供了新的手段。通过检测循环肿瘤DNA(ctDNA)中的突变,可以更早地发现耐药机制的出现,从而及时调整治疗方案。
尽管取得了这些进展,耐药问题仍然是EGFR TKI治疗面临的主要挑战。未来的研究方向包括开发更有效的多靶点抑制剂,优化联合用药方案,以及探索新的治疗靶点。同时,个性化治疗策略的开发,如基于患者基因组特征的精准用药,也将成为研究的重点。
总的来说,三代EGFR TKI的耐药机制是复杂多样的,需要多管齐下的应对策略。通过持续的科学研究和临床实践,我们有望进一步提高肺癌患者的治疗效果和生存质量。