溶栓后出血转化怎么办?
发布时间:2024-09-18
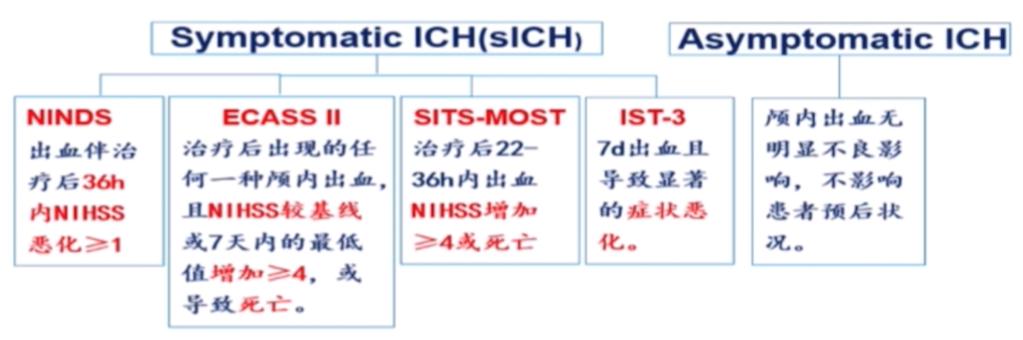
溶栓治疗是急性缺血性脑卒中和心肌梗死的重要救治手段,但同时也是一把双刃剑。其中,出血转化是最为严重的并发症之一,直接威胁患者生命。
出血转化是指脑梗死后首次头颅CT/MRI未发现出血,再次检查时发现颅内出血,或根据首次影像学检查可以确定的出血性梗死。静脉溶栓后脑出血属于出血转化的一种,发生率为10%~48%,其中症状性出血转化发生率为2%~7%。这种并发症通常发生在溶栓后36小时内,临床可采用NIHSS评分增加≥4分或临床症状加重(如嗜睡、偏瘫、意识水平加重、神经功能减退等)来判断是否存在症状性出血转化。
一旦发生溶栓后症状性出血转化,应立即采取以下措施:
-
停用溶栓药物:立即停用rt-PA等溶栓药物。
-
影像学检查:急诊行头颅CT扫描,评估出血情况。
-
凝血功能检测:检测全血细胞、凝血酶原时间(国际标准化比值)、活化部分凝血活酶时间和纤维蛋白原水平,并进行交叉配比。
-
逆转凝血功能紊乱:必要时可考虑辅助使用冷沉淀、纤维蛋白原、抗纤维蛋白溶解剂等。其中,冷沉淀对所有类型的症状性出血均可获益,一般使用方法为经验性输注10单位冷沉淀,随后继续输注,直至纤维蛋白原水平≥1.5g/L(每10单位冷沉淀物约升高纤维蛋白原0.5g/L)。
除了出血转化,溶栓治疗还可能引起其他并发症,如系统性出血、血管再闭塞、血管源性水肿、过敏反应和脑水肿等。其中,系统性出血常见于近期有大型手术史的患者,可能发生在胃肠道、泌尿生殖道、皮下、腹膜后及鼻部等部位。血管再闭塞则是指在血管内治疗后,血管再次发生闭塞,与血栓分解或血管内皮损伤后血小板激活聚集有关。
尽管溶栓治疗存在这些潜在风险,但它仍然是挽救急性缺血性脑卒中和心肌梗死患者生命的重要手段。中国医学科学院阜外医院心内科教授俞梦越指出,严格把握溶栓治疗的适应证,才能最大程度地发挥疗效:
-
明确病因:需要根据临床表现和检查结果,明确患者发病的原因是血栓形成。只有在明确是因血栓形成时,才能考虑溶栓。
-
避免出血风险:近期有手术史、出血史、消化道溃疡等的患者都尽量不要溶栓。大面积脑缺血或本身患有凝血功能障碍或正在服用抗凝药物的患者,也应避免溶栓。
-
关注发病时间:一般来说,心梗发生后24小时内溶栓,能为大多数患者带来获益;脑梗则应在发病3小时内溶栓,6小时后大部分患者会发生更严重的损伤。
-
考虑其他治疗手段:如有条件,急性心梗应优先考虑通过放支架迅速开通梗死血管;对于大面积的脑梗,动脉拉栓术可能带来更多获益。
溶栓治疗是一把危险的双刃剑,使用起来需要慎之又慎。患者和家属应充分认识到溶栓治疗的优势和风险,在急症发生时做到心中有数,更加清醒地配合医生做出最优选择。