EGFR和TP53共突变在非小细胞肺癌中的临床意义
发布时间:2024-09-03
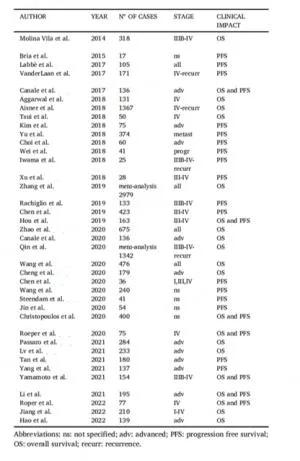
在非小细胞肺癌(NSCLC)中,表皮生长因子受体(EGFR)和肿瘤蛋白p53(TP53)基因的共突变是一个值得关注的现象。近年来的研究表明,这种共突变不仅影响患者的预后,还对治疗策略的选择产生重要影响。
EGFR是一种重要的细胞表面受体,参与调节细胞生长和分裂。约10%-15%的西方NSCLC患者和30%-40%的亚洲NSCLC患者携带EGFR突变。这些突变通常导致EGFR信号通路过度激活,促进肿瘤生长。相比之下,TP53是细胞内最重要的肿瘤抑制基因之一,参与调控细胞周期、DNA修复和细胞凋亡等过程。在NSCLC中,TP53突变的发生率高达35%-60%,尤其在肺鳞癌中更为常见。
当EGFR和TP53同时发生突变时,会对患者的预后和治疗效果产生显著影响。多项研究表明,EGFR-TP53共突变与较差的生存期相关。例如,一项荟萃分析纳入了2979例患者,发现与TP53野生型相比,TP53突变型患者的总生存期(OS)显著缩短(HR=1.73,95%CI:1.22-2.44,P=0.002)。更值得注意的是,在接受EGFR酪氨酸激酶抑制剂(TKI)治疗的患者中,TP53突变是OS和无进展生存期(PFS)的不良预后因素(OS:HR=2.29,95%CI:1.39-3.76,P=0.001;PFS:HR=2.18,95%CI:1.42-3.36,P<0.001)。
这种共突变对治疗效果的影响也体现在对EGFR-TKI的反应上。一项研究发现,在接受一代EGFR-TKI治疗的患者中,TP53突变的发生率在PFS≤6个月的患者中明显高于PFS≥24个月的患者(88% vs 13%,P<0.001)。这表明TP53突变可能是EGFR-TKI治疗预后不良的因素之一。
面对EGFR-TP53共突变的患者,单一的EGFR-TKI治疗可能效果不佳。目前,研究者们正在探索多种联合治疗策略。例如,有研究尝试将EGFR-TKI与化疗、免疫治疗或MEK抑制剂联合使用,以克服TP53突变带来的耐药性。此外,针对TP53突变的直接靶向治疗也是研究热点之一。
然而,当前的研究仍存在一些局限性。首先,缺乏对TP53突变统一的分类标准,这可能导致关于合并TP53突变的预后及预测价值存在争议。其次,大多数研究是回顾性的,容易产生偏倚。未来,需要更多前瞻性的随机对照试验来验证这些治疗策略的有效性。
总的来说,EGFR-TP53共突变在NSCLC中是一个复杂的生物学现象,它不仅影响患者的预后,还对治疗策略的选择产生重要影响。随着基因检测技术的进步和对肿瘤生物学理解的深入,我们有望为这类患者制定更精准、更有效的治疗方案。